Важно! Самолечение может быть вредным для вашего здоровья
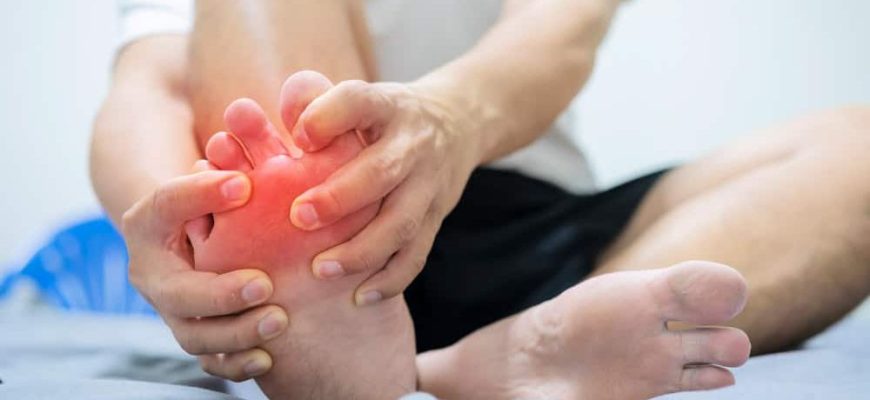
Внезапная, пронзительная боль в суставе — чаще всего в большом пальце стопы — сопровождаемая краснотой, отёком и сильной чувствительностью, обычно означает острый приступ подагры. Это результат отложения кристаллов моноурата натрия в суставной полости, и даже легкое прикосновение в такой момент может стать невыносимым. Когда боль не позволяет шагнуть, важна быстрая и правильная антибактериальная терапия — точнее, подбор противовоспалительных и обезболивающих средств, которые реально помогают вернуть подвижность и уменьшить страдание.

Острый приступ подагры
Приступ подагрического артрита — это не просто сильная боль, это буря воспаления в миниатюрном суставе. Часто он начинается внезапно, ночью, и достигает пика за считанные часы. Причина в нарушении обмена мочевой кислоты: при её избытке в крови образуются микрокристаллы, оседающие в суставах и мягких тканях. Эти кристаллы провоцируют мощную иммунную реакцию, что вызывает сильную боль, отёк и локальное повышение температуры. Лечение направлено не только на купирование боли, но и на подавление самого воспалительного процесса.
Типичные симптомы: резкая пульсирующая боль, усиливающаяся ночью, яркое покраснение кожи над суставом, выраженная припухлость и болезненность при малейшем контакте. Без лечения приступ может длиться несколько дней или дольше; при своевременной терапии интенсивность и длительность симптомов значительно сокращаются. Поэтому промедление с обращением к врачу здесь играет против пациента.
При появлении таких характерных симптомов важно не терять время и не заниматься самолечением. Своевременное обращение к врачу позволит подобрать оптимальные средства для купирования приступа, включая эффективные таблетки от подагры. Эти препараты, доступные, например, в интернет-аптеке «Здравица», играют ключевую роль в быстром облегчении состояния и предотвращении осложнений.
Нестероидные противовоспалительные препараты
НПВП часто становятся первым выбором при остром приступе: они быстро снижают боль, уменьшают воспаление и помогают сбить местное повышение температуры. К часто используемым международным непатентованным наименованиям относятся ибупрофен, напроксен, диклофенак, мелоксикам, нимесулид и индометацин. Эти средства доступны в таблетках, капсулах, порошках для приёма внутрь, в форме инъекций и ректальных суппозиториев.
Ранний старт терапии НПВП — ключ к быстрому облегчению: чем раньше начать при первых признаках, тем быстрее уйдёт боль и спадёт отёк. Обычно терапию рекомендуют продолжать ещё несколько дней после полного исчезновения симптомов, чтобы снизить риск раннего рецидива. Однако НПВП требуют индивидуального подбора: при заболеваниях ЖКТ, почек или сердца нужно выбирать безопасные варианты или альтернативные схемы. Без консультации врача принимать такие средства рискованно.
Колхицин
Колхицин — древнее средство, которое и сегодня остаётся эффективным при остром приступе подагры. Механизм прост: он подавляет миграцию лейкоцитов в очаг воспаления, уменьшая тем самым интенсивность реакции и болевой синдром. Современные данные показывают, что низкие дозы колхицина дают эффект, сопоставимый с более высокими дозами, но существенно уменьшают риск побочных явлений, таких как тошнота и расстройства пищеварения.
Колхицин применяют только при остром приступе и строго по схеме с точным расчётом дозировки: это снижает риск токсичности. Он чаще переносится лучше сердечно-сосудистой системой по сравнению с НПВП и кортикостероидами, что делает его вариантом для пациентов с сопутствующим диабетом. Тем не менее у колхицина узкий терапевтический индекс, поэтому осторожность требуется при нарушениях функции почек и печени, у пожилых пациентов и при приёме других лекарств.
Глюкокортикостероиды
Когда НПВП и колхицин не подходят или не дают достаточного эффекта, на помощь приходят глюкокортикостероиды. Это мощные противовоспалительные препараты, которые быстро уменьшают отёк и боль, сдерживая местную иммунную реакцию. Формы применения разнообразны: таблетки, внутримышечные и внутривенные инъекции, а при одном поражённом суставе — внутрисуставные инъекции.
Часто используются преднизолон, метилпреднизолон и дексаметазон. Курсы, как правило, короткие, с быстрым клиническим эффектом, но резкая отмена лекарств может вызвать возврат симптомов, поэтому дозу снижают постепенно под наблюдением врача. Побочные эффекты включают повышение артериального давления и влияние на уровень глюкозы в крови, поэтому контроль со стороны специалиста обязателен, особенно у пациентов с сердечно‑сосудистыми заболеваниями или диабетом.
Почему важно действовать быстро
Время — важнейший фактор при остром приступе. Чем раньше начать адекватное лечение, тем быстрее уйдёт боль и тем меньше риск осложнений. Затягивание приводит к продолжительному страданию, усилению воспаления и повышает шанс перехода подагры в хроническую форму с постоянной болью, деформацией суставов и образованием тофусов — подкожных узелков с кристаллами мочевой кислоты. Подагра также может негативно сказаться на почках, провоцируя мочекаменную болезнь или снижение их функции. Неправильный подбор препаратов при самолечении способен усугубить состояние.
Острый приступ и долгосрочный контроль
Важно разделять две цели лечения: быстрое снятие обострения и дленная модификация болезни. НПВП, колхицин и кортикостероиды работают при приступе — они гасят воспаление и боль. Другая группа препаратов, уратснижающие средства, например аллопуринол или фебуксостат, направлена на снижение уровня мочевой кислоты и предотвращение новых атак. Эти препараты обычно не начинают во время острого приступа и не меняют дозу в фазе обострения, иначе есть риск усугубления воспаления. Назначают их после стабилизации состояния и затем принимают длительно для профилактики рецидивов.
Комплексный подход — это всегда совместная работа пациента и ревматолога: контроль гиперурикемии снижает вероятность повторных обострений и уменьшает риск повреждения суставов и почек. В план лечения включают не только медикаменты, но и корректировку образа жизни.
Образ жизни и рекомендации
Помимо лекарств, ряд простых мер ускоряет выздоровление и помогает предотвратить новые приступы:
- обеспечить покой поражённому суставу;
- поднимать конечность и прикладывать холод по 20–30 минут каждые 2 часа;
- увеличить потребление жидкости до 2,5–3 литров в день;
- исключить продукты с высоким содержанием пуринов.
Эти рекомендации дополняют медикаментозную терапию, но не заменяют её. Поднятие ноги, охладительные компрессы и адекватный питьевой режим уменьшают отёк и помогают вывести мочевую кислоту, а диета и контроль веса снижают вероятность новых атак. Любые изменения в питании или внесение дополнительных мер лучше согласовывать с лечащим врачом.
В заключение
Острый приступ подагры приносит сильную боль и требует оперативного, грамотного подхода. Быстрое облегчение обычно достигается при помощи НПВП, колхицина или глюкокортикостероидов, но выбор препарата и схемы лечения должен определять врач с учётом сопутствующих заболеваний и риска побочных эффектов. Длительная профилактика строится на уратснижающей терапии и изменениях образа жизни.
При появлении характерных симптомов обращайтесь за медицинской помощью — это ускорит выздоровление и снизит риск осложнений. При необходимости препараты можно оперативно подобрать и заказать в надежной аптеке, например в интернет‑аптеке «Здравица», но окончательное решение и дозировку всегда определяет врач.